Alzheimer: uma notícia boa e três preocupações sobre os novos remédios
A pesquisa sobre um tratamento para a doença de Alzheimer, o tipo de demência mais comum, passou muito tempo sem grandes novidades. Nas últimas duas décadas, nenhum novo remédio havia sido lançado.
E não foi por falta de tentativas: mais de uma centena de candidatos a novos tratamentos foram avaliados, mas todos frustraram as expectativas de médicos, pacientes e familiares.
O cenário mudou em 2021, com aprovação do medicamento aducanumabe (da farmacêutica Biogen) pela Food and Drug Administration (FDA), a agência regulatória dos Estados Unidos.
Vale dizer que a liberação deste fármaco gerou controvérsias na comunidade científica, e os pedidos posteriores para uso dele em outros lugares (como Europa e Brasil) foram negados.
No início de 2023, outra medicação contra esse tipo de demência recebeu sinal verde em terras americanas: o lecanemabe (dos laboratórios Eisai e Biogen). Ainda não há previsão de quando ele chegará ao Brasil.
E mais uma opção pode estar a caminho: na Conferência Internacional da Associação de Alzheimer de 2023, realizada há pouco na Holanda, foram apresentados os resultados positivos dos estudos com o donanemabe (Eli Lilly), que foi capaz de frear a progressão dos sintomas da doença.
Por um lado, os avanços recentes foram comemorados e renovaram as esperanças, ao indicarem saídas para ao menos atrasar a perda das memórias e do raciocínio.
Por outro, especialistas ouvidos pela BBC News Brasil questionam quem realmente se beneficiará dos novos tratamentos quando eles estiverem de fato disponíveis.
Conheça a seguir os detalhes das medicações e os argumentos levantados por médicos e pelas farmacêuticas responsáveis pelas inovações.
Boa notícia: avanço ‘extraordinário’
Em resumo, a doença de Alzheimer é marcada por dois processos principais. Na primeira delas, ocorre o acúmulo de uma proteína chamada beta-amiloide nos espaços entre os neurônios.
Anos depois, essas células nervosas são afetadas por outra proteína, conhecida como TAU.
O resultado disso é a morte dos neurônios, o que leva ao aparecimento progressivo de sintomas como esquecimentos e dificuldades de raciocínio.
Mas e se fosse possível “varrer” a tal da beta-amiloide do cérebro? Será que isso seria capaz de interromper a evolução desta doença?
Foi justamente a partir dessa hipótese que surgiram os primeiros testes com anticorpos monoclonais, uma família farmacológica da qual fazem parte aducanumabe, lecanemabe e donanemabe, entre outros princípios ativos.
Os tais anticorpos monoclonais são usados não apenas contra o Alzheimer, mas também já há moléculas aprovadas desse tipo contra diversos tumores e até contra a covid-19.
No universo da demência, porém, os primeiros testes com esses fármacos acabaram frustrados. Algumas versões anteriores dos anticorpos monoclonais até conseguiam limpar a beta-amiloide do sistema nervoso, mas isso não se traduzia em melhoras clínicas entre os voluntários.
Ou seja: o cérebro deles até apresentava menos quantidade dessa proteína tóxica, mas os impactos nas lembranças e no pensamento continuavam a avançar de forma desenfreada.
Mas aí os especialistas tiveram outra ideia. O Alzheimer é uma doença progressiva e lenta — e há uma janela de anos ou até décadas entre o início do acúmulo da beta-amiloide e o aparecimento dos primeiros sintomas.
E se os remédios fossem usados justamente nessa fase, classificada como comprometimento cognitivo leve ou demência inicial?
Esses estudos foram realizados nos últimos sete a cinco anos, período em que os pesquisadores aprenderam lições valiosas.
A primeira delas é que a formação dos novelos de beta-amiloide no cérebro pode ser dividida em uma série de etapas. Elas surgem como monômeros, evoluem para oligômeros e, depois, formam fibrilas. Com o avanço do conhecimento, os especialistas puderam entender em detalhes o que acontece em cada uma dessas fases.
Nomes complicados à parte, na prática isso significa que anticorpos monoclonais diferentes podem agir numa fase ou outra desse processo, o que supostamente levaria a resultados melhores ou piores.
“A dúvida era como interferir nessa cascata de eventos, de modo que ela pudesse ser interrompida antes que o quadro se tornasse irreversível”, contextualiza o neurologista Fábio Porto, diretor científico da Associação Brasileira de Alzheimer – Regional São Paulo.
O segundo aprendizado tem a ver com a necessidade de fazer o diagnóstico precoce da doença. Ora, se a ideia é tratar indivíduos que sequer apresentaram sintomas (ou ainda estão com incômodos muito leves), como saber quem está com os agregados de beta-amiloide em formação no cérebro?
A necessidade de identificar esses indivíduos levou a uma verdadeira revolução dos exames para identificar o Alzheimer.
Embora ainda hoje, nos consultórios médicos, o diagnóstico dependa da avaliação do profissional da saúde e da aplicação de um questionário, já começam a aparecer testes mais assertivos, que conseguem quantificar a proteína tóxica no sistema nervoso.
Isso pode ser feito, por exemplo, por meio de exames de imagem (como o PET/CT), de líquor (a coleta por punção de uma amostra do líquido presente na medula espinhal e no cérebro) e até do sangue.
Embora essas ferramentas ainda estejam restritas ao ambiente de pesquisa e aos grandes centros especializados, a tendência é que elas se popularizem nos próximos anos.
Um exame que avalia o plasma sanguíneo para auxiliar no diagnóstico de Alzheimer, por exemplo, já foi aprovado pela FDA nos Estados Unidos.
“E com certeza eles estarão disponíveis para a pesquisa e para a prática clínica em breve no Brasil”, antevê o médico Ricardo Nitrini, professor titular de neurologia da Faculdade de Medicina da Universidade de São Paulo (FMUSP).
“Mas a importância do diagnóstico precoce não é, e nem deve ser, o de criar estigmas, mas, sim, permitir o avanço nos métodos que permitam a prevenção. Nós podemos compará-los aos exames para detecção precoce de câncer de mama ou próstata”, pondera o neurologista.
“Os maiores avanços da Medicina sempre dependem do diagnóstico muito precoce e da prevenção. E estamos nos aproximando rapidamente deste estágio para a doença de Alzheimer”, completa ele.
E, não custa reforçar, todas essas tecnologias só se tornaram reais a partir das necessidades que apareceram durante os testes com os anticorpos monoclonais e outras medicações — o que, por si só, já representa uma excelente notícia.
“Sem dúvida, essas novas medicações representam um avanço científico extraordinário”, concorda o neurologista Paulo Caramelli, professor titular do Departamento de Clínica Médica da Universidade Federal de Minas Gerais (UFMG).
“Elas contribuem para validar teorias sobre o Alzheimer e mostram que, de fato, a proteína beta-amiloide tem um papel importante na evolução da doença”, complementa ele.
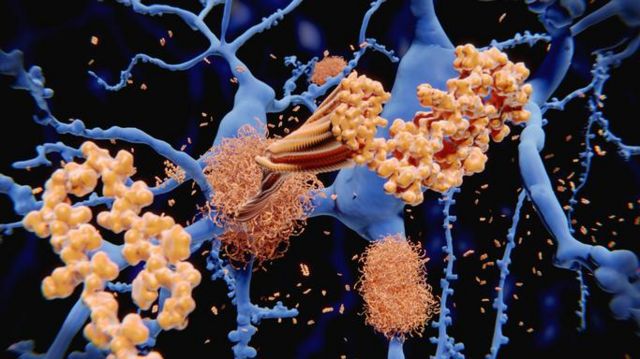
Preocupação 1: resultados ‘modestos’
Como explicado mais acima, os estudos que avaliaram os anticorpos monoclonais nas fases iniciais do Alzheimer tinham como principal objetivo conferir se o tratamento se traduzia em melhoras clínicas — ou seja, uma recuperação das funções cognitivas ou ao menos uma redução no ritmo de piora.
Os testes com o lecanemabe, por exemplo, envolveram 1795 participantes com quadros demenciais leves. Metade deles recebeu o remédio, enquanto a outra parcela tomou placebo, uma substância sem nenhum efeito terapêutico. Todos passaram por exames e testes cognitivos para comparar os resultados.
Ao final de 18 meses de experiência, o grupo que usou esse anticorpo monoclonal tinha menos beta-amiloide e apresentava um “declínio moderadamente menor nas medidas de cognição e função” quando comparado a quem tomou placebo.
Com o donanemabe, o esquema foi parecido: 1736 voluntários divididos em duas turmas (remédio versus placebo) acompanhados por um ano e meio.
Os resultados também mostram uma desaceleração de até 60% do declínio cognitivo em quem recebeu a terapia.
Mas como traduzir essas informações para a prática?
“Essa redução do declínio significa que os pacientes que fizeram o tratamento pioraram menos que aqueles que tomaram placebo. Mas eles não deixaram de piorar”, responde Porto.
“Foi possível atrasar a progressão das fases da doença de Alzheimer em cerca de quatro a seis meses”, complementa o médico.
Ou seja: o tratamento com os anticorpos monoclonais funcionou como uma espécie de freio, que segurou por um tempo extra a evolução do Alzheimer para as etapas mais graves e incapacitantes.
“Essas medicações definitivamente conseguem reduzir substancialmente os depósitos de amiloide. Isso é inequívoco e indiscutível. Mas ainda temos um efeito clínico modesto, que talvez seja difícil de ser mensurado do ponto de vista individual”, analisa Caramelli, que também é coordenador da Sociedade Internacional para o Avanço das Pesquisas e dos Tratamentos contra o Alzheimer (Istaart).
“Para as pessoas que eventualmente usarem esses medicamentos, isso é algo que precisará ser muito bem explicado”, pontua o neurologista.
A BBC News Brasil procurou as farmacêuticas responsáveis pelos anticorpos monoclonais para que elas pudessem se posicionar sobre esses pontos.
Para Luiz André Magno, diretor médico sênior da Eli Lilly no Brasil, o donanemabe abre “a possibilidade de retardar o avanço da doença e o declínio cognitivo dos pacientes”.
“Quando falamos em uma doença que não possui cura, buscar soluções para reduzir o impacto que ela pode causar na vida dos pacientes e seus familiares é o mais importante e efetivo”, argumenta.
“Isso significa mais tempo nos estágios menos impactantes e mais funcionais da doença, assim como um atraso no início de um estágio posterior de declínio. Isso é algo extremamente valioso para os próprios pacientes e aqueles que estão ao seu redor”, diz ele.
Em nota, o laboratório Eisai lembrou que o lecanemabe atingiu os objetivos propostos nos estudos clínicos.
“E esses resultados dão suporte adicional para o significado clínico das melhoras observadas nos testes cognitivos. Além disso, com base nas informações e orientações sobre significância clínica de especialistas em doença de Alzheimer e das agências regulatórias, a Eisai acredita que um efeito de 25% ou mais é clinicamente significativo”, defende o texto.
Já a Biogen, responsável pelo aducanumabe, que não foi aprovado para uso no Brasil pela Agência Nacional de Vigilância Sanitária (Anvisa), declarou que possui “um compromisso de longo prazo com a comunidade de Alzheimer”.
“A busca ousada por tratamentos transformadores para essa doença sem cura, passa pela necessidade não atendida de pacientes, famílias, cuidadores e pela necessidade de redução da carga financeira sobre os sistemas de saúde. A companhia ressalta ainda que conta com um programa robusto de desenvolvimento clínico com foco nessa área terapêutica.”
“Estamos comprometidos a dedicar nossos esforços para trazer soluções ao que hoje é considerada uma crise de saúde pública em escala global. Nossa ciência serve à humanidade, e buscaremos fazer sempre o que for melhor para o paciente”, conclui o texto.

Preocupação 2: efeitos colaterais ‘potencialmente graves’
Os testes clínicos com os anticorpos monoclonais detectaram alguns eventos adversos importantes entre os pacientes que fizeram o tratamento.
No lecanemabe, os pesquisadores relataram efeitos colaterais classificados como “sérios”. São eles: reações relacionadas à infusão (esses remédios são aplicados na veia, uma vez por quinzena ou por mês), inchaço e pequenas hemorragias no cérebro (conhecidas pela sigla em inglês ARIA-E), fibrilação atrial (um tipo de arritmia cardíaca), síncope e angina (dor no peito).
Já no donanemabe, os autores também destacam o maior risco de ARIA-E e reações relacionadas à infusão do fármaco. Três voluntários faleceram durante o estudo após complicações relacionadas ao inchaço e às pequenas hemorragias no cérebro.
“As novas drogas apresentaram efeitos colaterais potencialmente graves”, constata Nitrini.
Caramelli destaca que alguns pacientes com determinado perfil genético têm mais risco de desenvolver esses eventos adversos.
“A gente sabe que esses efeitos colaterais são mais comuns em pessoas com Alzheimer que apresentam uma variante específica de um gene chamado APOE”, detalha ele.
“Possivelmente, no uso clínico, será recomendado fazer um teste genético antes de tomar a decisão sobre fazer ou não o tratamento”, complementa o médico.
Porto concorda e entende que a decisão sobre o uso ou não desses remédios será compartilhada entre todos os envolvidos.
“Precisaremos sentar com a família e o paciente para mostrar todas as evidências, pois a barreira entre a eficácia e a segurança desses remédios é tênue”, classifica ele.
A Eisai respondeu à reportagem dizendo que, nos EUA, onde o lecanemabe já está aprovado, a farmacêutica “desenvolveu uma iniciativa educacional para avançar ainda mais a compreensão da comunidade sobre o gerenciamento e o monitoramento de ARIA no mundo real”.
Lembrando que, neste contexto, ARIA (ou anormalidades de imagem relacionadas à amiloide) são os edemas e micro-hemorragias cerebrais que acometeram alguns voluntários dos testes clínicos.
“A iniciativa conta com um portal online sobre a detecção de ARIA voltado a neurologistas, radiologistas e outros profissionais de saúde essenciais para o manejo de pacientes com doença de Alzheimer”, informa a Eisai.
Já Magno declarou que a “Eli Lilly está comprometida em entender melhor os eventos adversos para esta classe de terapias, incluindo fatores de risco do paciente e possíveis atenuantes para melhorar a segurança do paciente”.
“Por isso, a Lilly também iniciou o estudo Trailblazer-Alz 6, que nos ajudará a entender de forma mais profunda a relação dos eventos adversos”, complementa ele.
Preocupação 3: preços ‘extremamente altos’
Terapias inovadoras costumam chegar ao mercado com um preço bastante elevado.
O aducanumabe, o primeiro tratamento aprovado contra o Alzheimer depois de décadas, custava US$ 56 mil (R$ 265 mil) por ano nos Estados Unidos. Depois de um tempo, a Biogen anunciou que cortaria o preço pela metade — e agora ele é vendido por US$ 28 mil (R$ 132 mil) por lá.
Já o lecanemabe sai por US$ 26,5 mil (R$ 123 mil) ao ano para os americanos.
E, segundo os especialistas ouvidos pela BBC News Brasil, o preço pode ser um grande impedimento para o acesso aos anticorpos monoclonais pela maioria dos pacientes.
“Falamos de valores extremamente altos não só para países de renda média e baixa, como o Brasil, mas até para lugares de alta renda, como Estados Unidos e Reino Unido”, destaca Caramelli.
“Na nossa Constituição está escrito que ‘saúde é direito do povo e dever do Estado’. Este é um problema numa época em que os tratamentos são caríssimos”, observa Nitrini.
Valores como esses podem ser insustentáveis até para os sistemas de saúde públicos e privados.
“Uma coisa é você ter um custo alto para um tratamento de doença rara, que afeta poucas pessoas. Outra é ter esse preço para uma droga contra uma doença tão comum como o Alzheimer”, compara Porto,
O Ministério da Saúde calcula que há 1,2 milhão de pacientes com Alzheimer no país. Todos os anos, outros 100 mil indivíduos recebem esse diagnóstico no país.
Em resposta à reportagem, a Eli Lilly disse que, “como o donanemabe encontra-se em processo de aprovação ou submissão regulatória, ou seja, não está oficialmente aprovado em nenhum país, ainda não podemos falar sobre esse tema [o custo do tratamento]”.
“Realizamos a submissão regulatória para a FDA no segundo trimestre de 2023 e uma resposta é esperada até o final do ano, e estamos trabalhando no dossiê de submissão regulatória para a Anvisa, assim como em outros países”, detalhou Magno, diretor médico da farmacêutica.
Já a Eisai entende que é “prematuro” falar sobre preço do lecanemabe no Brasil.
“Acreditamos que é nossa missão garantir que os pacientes com necessidades tenham acesso aos medicamentos inovadores e estamos comprometidos para garantir o acesso ao levar em consideração o sistema de saúde e o nível de renda de cada país”, diz o texto enviado à BBC News Brasil.
O que o futuro reserva?
Vale reforçar que esses novos medicamentos não estarão disponíveis para todos os pacientes com Alzheimer: eles só serão prescritos para casos bem iniciais, uma vez que eles não trazem ganhos nas fases moderada ou avançada da doença.
E isso nos leva, inclusive, a outra discussão: como ficam os pacientes com demência em estágios mais adiantados? Por ora, os fármacos disponíveis para esses casos (caso dos inibidores da colinesterase, da memantina e de antidepressivos) atuam sobre os sintomas, como a agitação ou problemas emocionais.
“Nos últimos anos, houve uma mudança de foco para o tratamento precoce e uma redução significativa do número de estudos nas fases intermediárias e avançadas do Alzheimer”, lamenta Caramelli.
Mas novidades são esperadas para o futuro.
“Certamente, o tratamento da doença de Alzheimer não será feito somente com anticorpos contra a proteína beta-amiloide”, aposta Nitrini.
Aplacar a inflamação cerebral ou limpar a proteína TAU, outras marcas desse tipo de demência, são outros possíveis alvos terapêuticos.
“Num futuro não tão próximo, a terapia gênica ou genética deverá entrar em cena. O Alzheimer é uma doença predominantemente genética”, continua o neurologista
“Os avanços terapêuticos vão ter que incluir correções de mutações, que são raras no Alzheimer, ou correções de polimorfismos [variações nos genes], que são comuns e começam a ser alvos de terapia gênica”, diz ele.
Para Porto, o futuro das terapias contra essa demência se aproximarão do que acontece hoje no câncer, em que a linha de cuidado se modifica de acordo com as características do paciente e as particularidades do tumor.
“Nós poderemos começar com um remédio e, quando ele parar de funcionar, partir para uma segunda ou uma terceira linha de opções”, especula o médico.
Caramelli pondera que é quase impossível encontrar um paciente com demência que seja acometido só pelo Alzheimer. Segundo ele, os problemas de memória e cognição geralmente têm múltiplas causas.
É comum, por exemplo, encontrar os agregados de beta-amiloide e TAU (típicos do Alzheimer) junto de uma demência vascular (quando problemas na circulação sanguínea cerebral levam à morte dos neurônios).
“Mesmo que algum dia tenhamos uma ‘bala de prata’ que elimine o Alzheimer, isso não resolverá o problema de uma vez por todas”, pondera ele.
Diante dessas evidências, e em meio a tantos avanços tecnológicos e científicos valiosos, o professor da UFMG acredita que a chave para lidar com o Alzheimer continuará na prevenção.
“Todos nós infelizmente corremos o risco de desenvolver esse acúmulo de proteínas anormais no cérebro”, diz ele.
“O que a gente precisa fazer é tomar ciência e consciência de que é possível prevenir alguns dos fatores de risco para o Alzheimer. Portanto, controlar a pressão alta, o diabetes, o colesterol e o peso, fazer exercícios físicos, não fumar, buscar uma dieta saudável e ter uma atividade cognitiva e intelectual são atitudes fundamentais para a saúde do cérebro”, conclui o neurologista.